




HIV(人类免疫缺陷病毒,俗称艾滋病病毒)就像一个“隐形破坏者”,感染初期可能毫无症状,却会悄悄攻击人体免疫系统。如何及时发现它?检测是关键!HIV感染的早期诊断和治疗监测依赖于多学科检测技术的协同配合。
三大检测方法,各显神通

一、血清学检测:
抓“通缉令”和“纹身”

目标:
检查血液中的HIV抗体和抗原(病毒碎片)。
原理比喻:
抗体:人体感染HIV后,免疫系统会产生一种“标记物”(抗体),就像警察抓坏人时贴的“通缉令”。
抗原:病毒本身的成分(比如HIV的“外壳”p24蛋白),相当于“坏人”身上的特征(比如纹身)。
常用方法:
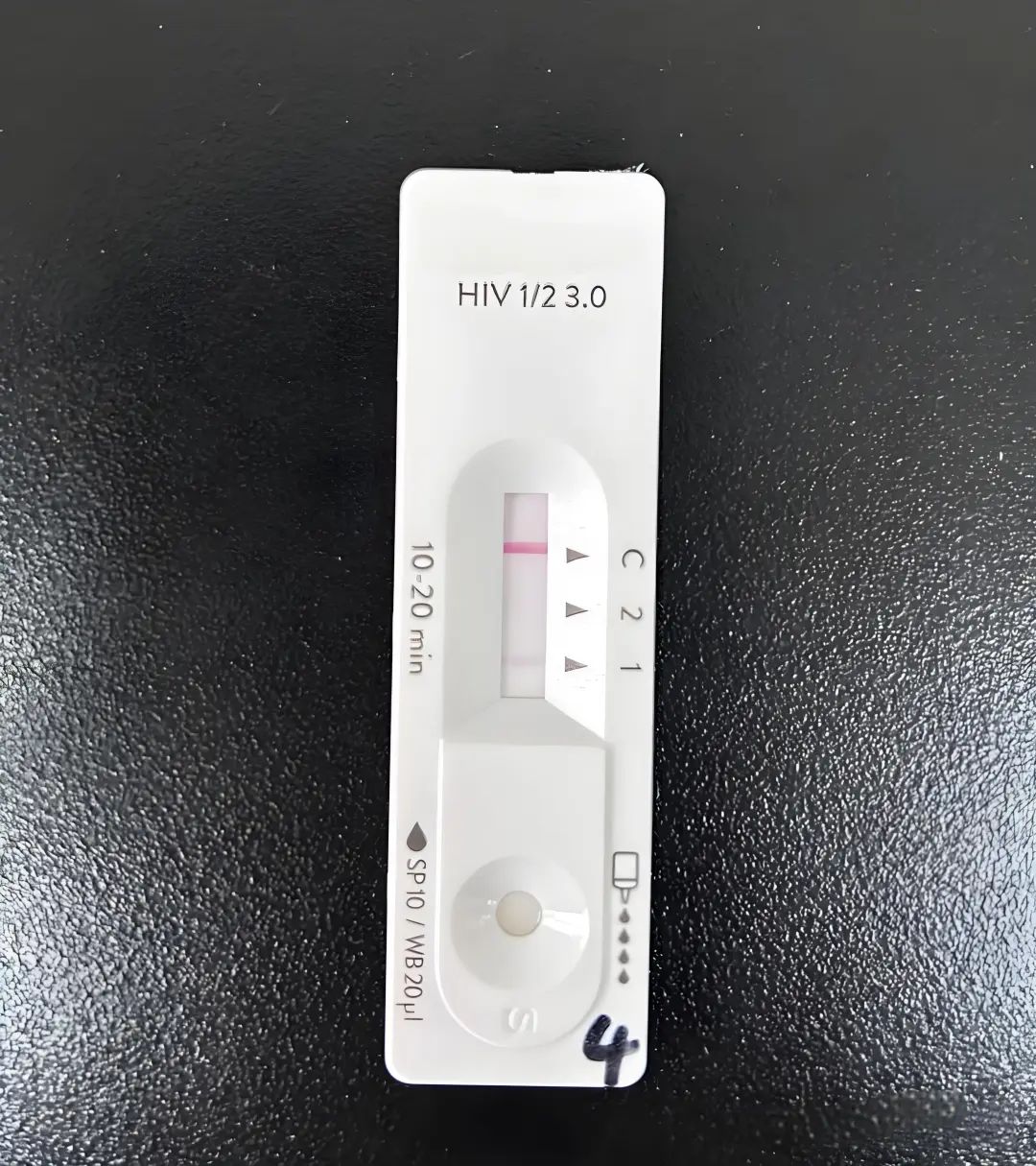
1. 快速检测试纸(胶体金法):
类似验孕棒,扎手指取血,滴在试纸上,最快15分钟出结果。
优点:快、便宜,适合紧急筛查。
缺点:只能初步判断,阳性需要进一步确认。
2. ELISA(酶联免疫法):
实验室检测,用机器测血液中的抗体/抗原。
优点:准确度高,适合大规模筛查。
缺点:需要抽血,出结果慢(几小时到1天)。只能初步判断,阳性需要进一步确认。
3. 化学发光法:
更高级的版本,用发光物质标记抗体/抗原,机器测亮度。
优点:更灵敏,能测到更少量的抗体/抗原。
缺点:只能初步判断,阳性需要进一步确认。
注意:
窗口期:感染后2-6周内可能测不到抗体(身体还没产生足够抗体),此时可能漏检!
第四代检测:可以同时测抗体和抗原,窗口期缩短到2周左右。
4. 免疫印迹法:
基于蛋白质分离和特异性抗体识别的确证性检测技术,主要用于验证初筛阳性的HIV感染结果。
优点:
高特异性:可区分HIV抗体与其他病原体抗体的交叉反应,减少假阳性风险。
结果直观:通过条带组合明确病毒蛋白类型。
技术成熟:作为HIV抗体确认的“金标准”,实验室操作规范性强,可靠性高。
缺点:
窗口期限制:需在感染后2-6周(抗体产生后)才能检测到。
操作复杂:依赖专业设备和熟练技术人员,耗时较长(通常需1-2天)。
结果判读较复杂:会出现“不确定”结果。
成本较高:试剂和实验条件要求严格,费用高于筛查方法。


二、病毒学检测
(直接找病毒:
确诊与治疗的“金标准”)

目标: 直接揪出HIV病毒本身!
通俗理解:
不是找“通缉令”(抗体),而是直接抓“坏人”(病毒)。
常用方法:
核酸检测(PCR):
通过放大技术检测HIV的遗传物质(RNA),就像用“复印机”把病毒RNA复制很多倍,方便发现它。
优点:感染后7-10天就能测出,窗口期最短!
缺点:贵,需要专业设备,一般用于高危暴露后早期诊断或孕妇筛查。
病毒载量(核酸检测的延伸):
测血液里有多少HIV病毒(比如“每毫升5万个病毒”)。
作用:早期诊断和评估治疗效果,如果吃药后病毒量降到测不出,说明治疗成功!


三、免疫学检测:
评估免疫系统的“健康晴雨表”

免疫学指标反映HIV对机体免疫功能的破坏程度,指导临床干预。
CD4+T淋巴细胞计数:
意义:HIV专门攻击免疫系统的“指挥官”CD4+T细胞,检测这些细胞的数量,就能知道身体还有多少“兵力”对抗病毒。
分级标准:
>500个/μL:免疫功能正常;
200-500个/μL:中度免疫缺陷;
<200个/μL:可能进展为艾滋病期。
CD4/CD8比值正常值约为1.5-2.5,HIV感染者比值倒置(<1),提示免疫失衡。

四、多技术联用:
HIV检测的全流程策略

诊断流程
初筛:血清学抗原抗体联合检测 → 复检阳性样本;
确认:病毒学核酸检测或免疫印迹法(WB);
治疗监测:CD4细胞计数+病毒载量动态追踪。
技术互补性:
血清学快速、经济,适合大规模筛查;
病毒学精准锁定病毒,缩短诊断空白期;
免疫学数据为治疗时机和方案选择提供关键支持。
HIV检测已形成“筛查-确认-监测”的完整体系。随着技术的迭代,检测窗口期不断缩短,准确性和便捷性持续提升。建议高危暴露人群结合自身情况,在医生指导下选择多阶段联合检测策略,早发现、早干预,科学管理健康。

-

2024-09-09 17:34 人气:311
-

2024-09-04 15:45 人气:395
-

2024-08-08 11:12 人气:419
-

2023-09-08 19:23 人气:539
-

2023-07-28 18:28 人气:531